Bösartige Veränderungen im Gastrointestinaltrakt und ihre Vorstufen – Neue diagnostische und therapeutische Methoden
Bösartige Neubildungen des Magen-Darm-Traktes, der Leber und der Bauchspeicheldrüse führen in deutschen Krankenhäusern jährlich zu 320.000 stationären Behandlungsfällen mit 3,3 Millionen Behandlungstagen und fordern rund 24.000 Sterbefälle. Sie führen damit die jeweiligen Häufigkeitstabellen vor allen anderen malignen Erkrankungen an und erfordern eine optimale gastroenterologische und interdisziplinäre Diagnostik und Therapie.

Karzinome des Dickdarms und des Magens, der Bauchspeicheldrüse und der Speiseröhre sind die häufigsten bösartigen gastroenterologischen Erkrankungen und wurden 2013 in Deutschland bei ca. 100.000 Menschen diagnostiziert. Am Beispiel des Dickdarmkrebses wird deutlich, dass sich hinter der Zahl der diagnostizierten Karzinome eine sehr viel größere Anzahl von Patienten mit einer Risikokonstellation für einen bösartigen Tumor verbirgt. So zeigte eine große deutsche Registerstudie an 269.000 Vorsorgekoloskopien, dass auf jedes in einer Vorsorgekoloskopie festgestellte Karzinom ca. 25 diagnostizierte Adenome kamen, von denen zehn in der Karzinogenese (Tumorentwicklung) bereits fortgeschritten waren.
Die im Rahmen der „digitalen Revolution“ entwickelte, exzellente Bildgebung durch Endoskopie und endoskopischen Ultraschall ermöglicht heute eine sehr frühzeitige und genaue Diagnostik von Veränderungen im Gastrointestinaltrakt und damit eine sehr differenzierte, stadiengerechte Therapieplanung. Technische und methodische Fortschritte vor allem im Bereich der interventionellen Endoskopie erweitern dabei zunehmend die Grenzen für eine sichere, schonende und auf den jeweiligen Patienten maßgeschneiderte endoskopische Therapie lokal begrenzter Tumoren. Die Diagnose und Therapie bösartiger gastrointestinaler Veränderungen und ihrer Vorstufen ist ein Schwerpunkt der Medizinischen Klinik am Hospital zum Heiligen Geist, in der alle nachfolgend beschriebenen Methoden angeboten und durchgeführt werden.
Diagnostische Endoskopie
Die von den Schleimhäuten des GI-Traktes ausgehenden Veränderungen liegen naturgemäß im Dunkeln. Die Sicht auf diese Veränderungen von innen (Endoskopie) ist daher in der Diagnostik und Therapie von gut- und bösartigen Veränderungen in Speiseröhre, Magen und Dickdarm sowie deren Vorstufen unverzichtbare Grundlage. Der diagnostische Blick auf die Schleimhaut erfolgt in der modernen Endoskopie durch hochauflösende optische Systeme mit Visualisierung auf großformatigen Monitoren und erlaubt es, Befunde im Millimeterbereich zu entdecken und zu charakterisieren. Diese „digitale Revolution“ wird durch Verfahren wie Zoom, Chromoendoskopie und elektronische Verfahren (z. B. Narrow-Band-Imaging, NBI) zur besseren Differenzierung von feinsten Veränderungen der Schleimhaut und deren Gefäßarchitektur weiter unterstützt. Die fortgeschrittene Technik und ein geübter Blick erlauben heute eine hochsensitive Detektion auffälliger Läsionen. Gleichzeitig ermöglicht alleine die Bewertung der Feinauflösung der Oberflächenstruktur (Pit-Pattern) und des Wachstumsverhaltens (Paris-Klassifikation) einer Läsion bereits eine sehr genaue Einteilung suspekter Befunde und somit eine maßgeschneiderte, individuelle Therapie. So weist eine eingesenkte Oberfläche der Dickdarmschleimhaut auf eine bereits fortgeschrittene, endoskopisch nicht sinnvoll abtragbare Läsion mit submukosaler Invasion hin. Andererseits ist z. B. bei den nichtpolypoiden „laterally spreading“ Läsionen eine submukosale Invasion bei nichtgranulärer Oberfläche deutlich häufiger als bei homogen granulärer Oberfläche. Die visuelle Bewertung erlaubt jedoch nicht nur eine wichtige Ersteinschätzung einer Läsion, sie führt zudem die Zange zur histologischen Sicherung an die relevantesten Stellen und ist im Falle einer geplanten endoskopischen Abtragung essenziell für die Feststellung der Flächenausdehnung und äußeren Grenzen des abzutragenden Tumors.
Ergänzend zum Blick auf das immer Kleinere haben auch die Endoskope selbst in den letzten Jahren eine Miniaturisierung erfahren. Ultradünne Endoskope können heute bei Bedarf nicht nur tumorbedingte hochgradige Engstellen passieren, sondern auch in kleinste physiologische Öffnungen eingeführt werden. Durch Vorschub eines ultradünnen Endoskops über die Papilla vateri in den Gallengang können z. B. dort ansässige Veränderungen visualisiert und gezielt unter Sicht biopsiert werden. Wie auch bei anderen endoskopischen Verfahren wird das Lumen in der Endoskopie während der Untersuchung aufgrund der besseren Verträglichkeit und Sicherheit hierbei mit Kohlendioxid (CO2) extendiert, anstelle der früher genutzten Raumluft.
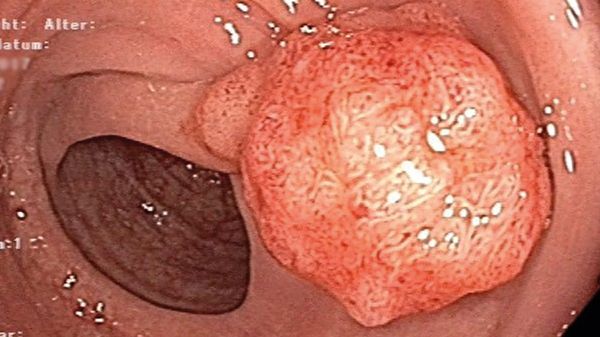
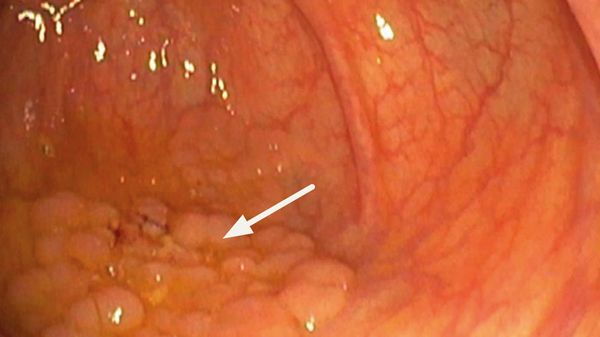
Karzinome des Dickdarms und des Magens, der Bauchspeicheldrüse und der Speiseröhre sind die häufigsten bösartigen gastroenterologischen Erkrankungen.
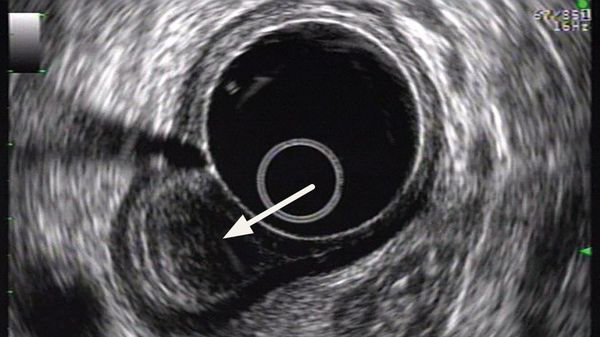
Diagnostische Endosonografie
Während die Endoskopie auf die Betrachtung der oberflächlichen Schleimhautschicht begrenzt ist, eröffnet die Endosonografie (innerer Ultraschall) den Blick in die tieferen Schleimhautstrukturen und angrenzenden Körperregionen. Sie ergänzt damit das diagnostische Repertoire insbesondere dann, wenn Anhaltspunkte für ein fortgeschrittenes Wachstum in Speiseröhre, Magen und Enddarm vorliegen und eine erweiterte Diagnostik zur Festlegung des Tumorstadiums und der sich hierauf gründenden individuellen Therapieplanung erforderlich wird. In diesen Fällen setzen wir die Endosonografie als strahlenfreie und sehr genaue Methode ein, um ein möglicherweise infiltratives Wachstum in den physiologisch fein geschichteten Wandaufbau, ein wandüberschreitendes Wachstum oder auch pathologisch veränderte Lymphknoten als Hinweis auf eine lokale Metastasierung zu untersuchen. Eine Punktion auffälliger Lymphknoten oder anderer unklarer Raumforderungen in diesen Bereichen mit Gewinnung einer Zytologie oder Histologie erfolgt bei entsprechender Indikation unter Verwendung geeigneter Endosonografiegeräte (Linearscanner). Die diagnostische Endosonografie einschließlich der Möglichkeit zur Punktion wird nicht nur bei der Abklärung von Tumoren des Magen-Darm-Traktes eingesetzt, sondern hat vor allem auch bei der Abklärung unklarer Pankreaserkrankungen einen zentralen Stellenwert.
Konventioneller und kontrastmittelverstärkter Ultraschall
Die Abklärung bei Tumorverdacht, die genaue Zuordnung einer bekannten Raumforderung und auch das Staging (Stadienbestimmung) von Tumorerkrankungen erfordern allgemein eine möglichst exakte Schnittbildgebung mit Computertomografie (CT), Magnetresonanztomografie (MRT) oder Ultraschall. Vorteile des Ultraschalls sind neben der Strahlenfreiheit der dynamische Ablauf und die durch moderne High-End-Geräte erzielbare exzellente Bildauflösung unter gleichzeitiger Bestimmung der Vaskularisierung und Messung des Blutflusses in der interessierenden Region. Aufgrund spezifischer Vaskularisierungsmuster verschiedener benigner und maligner Läsionen ermöglicht der kontrastmittelverstärkte Ultraschall, nach intravenöser Applikation geeigneter Kontrastmittel, insbesondere im Bereich der Leber eine sehr gute Differenzierung maligner (z. B. Metastasen, lebereigene Tumoren) und nichtmaligner Lebererkrankungen. Bei entsprechender Indikation lässt sich eine aussagekräftige Gewebeprobe durch die sonografisch geführte Feinnadelpunktion gewinnen.
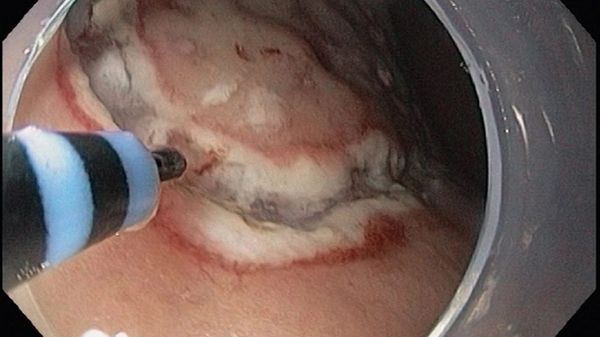
Therapeutische Endoskopie
Die therapeutische Endoskopie hat in den letzten Jahren in viele Bereiche Einzug gehalten und kann heute bei vielen Erkrankungen, bei denen früher große Operationen mit Laparotomie notwendig waren, gleichwertige Ergebnisse mit minimalster Invasivität bieten. Eine verbesserte Diagnostik mit adäquater Selektion der Patienten, verbesserte und neue Techniken der Resektion und des endoskopischen Komplikationsmanagements bis hin zum endoluminalen Verschluss von Perforationen erlauben auch die rein endoskopische Resektion früher Karzinome und großflächiger Veränderungen, ohne Bauchschnitt und mit entsprechend geringerem Risiko und niedriger postoperativer Mortalität und Morbidität. Der Vorteil endoskopisch-reserzierender Verfahren, in der Praxis vor allem in Speiseröhre, Magen und Dickdarm, ist evidenzbasiert und wird in allen aktuellen Leitlinien empfohlen.
Technisch stehen zur endoskopischen Abtragung von bösartigen Läsionen oder deren Vorstufen im Verdauungtrakt je nach Lokalisation und Indikation verschiedene, teils konkurrierende Verfahren zur Verfügung. Am häufigsten kommt die Schlingenabtragung zum Einsatz. Diese wird entweder direkt oder bei flachen Läsionen nach Unterspritzung in die Submukosa und Anhebung der Läsion als endoskopische Mukosaresektion (EMR) durchgeführt. Bei großen, breitflächigen und nichtmalignen Polypen des Dickdarms kann die Schlingenabtragung auch fraktioniert, in piece-meal-Technik erfolgen. Insbesondere bei Verdacht auf eine karzinomatöse Entartung ist zur sicheren Feststellung der seitlichen und unteren Resektionsgrenzen jedoch immer eine En-bloc-Resektion anzustreben. Dies kann bei kleineren Läsionen durch eine EMR erfolgen, erfordert insbesondere bei größeren Läsionen eine Endoskopische Submukosa-Resektion (ESD). Hierbei wird die Läsion nach Markierung ihrer Grenzen mit einem elektrischen Messer umschnitten und durch Abtragung auf Ebene der Submukosa en bloc reseziert. Wie bei der EMR ist die Unterspritzung der Submukosa mit Flüssigkeit für die Methode essenziell. In unserer Klinik verwenden wir für die ESD einen Waterjet und ein spezielles Messer, das Unterspritzen und Schneiden im gleichen Arbeitsgang erlaubt und damit sehr effektiv und elegant ist. Die Durchführung einer EMR und ESD erfordert Erfahrung in der Indikationsstellung und technischen Durchführung sowie eine spezielle Geräteausstattung für elektrochirurgische Anwendungen in der Endoskopie, zur Blutstillung und zum Verschluss von Gewebedefekten. Als weitere endoskopische therapeutische Methoden setzen wir je nach Indikation die Argon-Plasma-Coagulation (APC) zur Devitalisierung von Gewebe, zur Ablation von Barrett-Schleimhaut des Ösophagus in Kombination mit dem Waterjet (Hybrid-APC), zur Reduktion von Tumorgewebe, zur Rekanalisation von tumorbedingten Engstellen sowie zur Blutstillung ein. Therapiebedürftige fortgeschrittene Stenosen im Bereich des Gastrointestinaltraktes werden mit selbstexpandierbaren Metallstents und im Bereich der Gallenwege je nach Indikation auch mit Plastikstents überbrückt.
Ausblick
Die vorwiegend durch technischen Fortschritt und innovative Techniken getriebenen aktuellen Möglichkeiten der gastroenterologischen Diagnostik und Therapie, auf die der vorliegende Artikel fokussiert, liefern einen wichtigen Beitrag für eine bessere medizinische Versorgung unserer Bevölkerung. Gleichzeitig beleuchten sie die Faszination für die Gastroenterologie und halten sie attraktiv für den medizinischen Nachwuchs. Wie immer werden die Herausforderungen der Zukunft jedoch nicht geringer werden, sie werden sich wandeln. Ein abschließendes Zitat aus dem „Weißbuch Gastroenterologische Erkrankungen 2017“ mag dies verdeutlichen: „Durch intensive Vorsorgemaßnahmen, wie z. B. die 2003 eingeführte Vorsorgekoloskopie, wird es wahrscheinlich gelingen, die Sterblichkeitsrate bei Darmkrebs deutlich zu senken. Für andere Tumorerkrankungen, wie z. B. den Bauchspeicheldrüsenkrebs, gelingt dies mangels geeigneter Früherkennungsinstrumente nicht, so dass das Pankreaskarzinom im Jahr 2030 wahrscheinlich die zweithäufigste Krebstodesursache in der westlichen Welt sein wird.“

Prof. Dr. med. Rainer Duchmann
| Telefon | |
| Fax | (069) 2196 - 2469 |
| nicolai.blanche(at)hohg(dot)de |
